Заморожування яєць
вступ
Можливість заморожування яєчних клітин людини, незалежно від того, запліднені вони або незапліднені, дає жінкам, які ще не хочуть материнства в молодому віці, більшої гнучкості в плані сімейного планування. Хоча процес заморожування експериментально застосовувався десятиліттями, це було лише завдяки нещодавній розробці «методу шокової заморозки», т.зв. спалах заморожування, швидкість яєчних клітин, що пережили процедуру розморожування та розморожування, зросла настільки, що значення Кріоконсервація принаймні технічно можливо. Однак, оскільки заморожування яєчних клітин також пов'язане з ризиками та витратами, але перш за все через те, що це є значним втручанням у процес відтворення людини, етичні та соціальні аспекти цієї теми є суперечливими.
історія
Процес заморожування яєчної клітини людини спочатку був розроблений як різновид штучного запліднення, щоб потім можна було зачати молодих жінок, які, як очікувалося, втратять фертильність в рамках лікування раку променевою або хіміотерапією . Перша успішна вставка попередньо кріоконсервованого яйця відбулася в 1986 році. Оскільки нещодавно розроблений метод заморожування був розроблений кілька років тому, виживаність замороженого яйця, як правило, перевищувала 80%. Кілька років тому Американське товариство репродуктивної медицини заявило (Американське товариство репродуктивної медицини) що вона більше не розглядає процес заморозки яєчної клітини людини як експериментальний процес.
Детальніше про цю тему читайте на: Пожертвування яєць
Коли заморожування яєць взагалі має сенс?
Окремі захворювання, особливо рак, можуть загрожувати фертильності через подальшу терапію. Сюди входять не лише деякі препарати, що пошкоджують статеві клітини, радіація в області малого тазу, а отже, репродуктивні органи або певні операції можуть негативно впливати на фертильність.
Крім того, якщо є генетична схильність до передчасної втрати функції яєчників, заморожування (Кріоконсервація) яєчних клітин також може бути корисною. Усі ознаки мають спільне, що заморожування яєчних клітин є профілактичною, тобто профілактичною процедурою. Таким чином, функціонування яєчника під час отримання яєць та заморожування є обов'язковою умовою і завжди має відбуватися до того, як можливе пошкодження функції яєчників.
Перед хіміотерапією
Чи є заморожування яєчних клітин перед початком хіміотерапії розумним і взагалі необхідним, багато в чому залежить від двох основних факторів: віку пацієнта на початку терапії та застосовуваного хіміотерапевтичного засобу. Тут також грають роль дозування та тривалість прийому. Взагалі можна сказати, що, наприклад, шанси молодих пацієнтів без криоконсервації своїх яєць часто кращі, ніж у пацієнтів старшого віку, де заморожування яєць частіше необхідне для реалізації бажання мати дітей.
У разі хіміотерапії з частими циклами введення та у великих дозах зазвичай рекомендується заморожування яєчних клітин через сильний вплив на ділення клітин. Однак у кінцевому рахунку рішення про те, чи має кріоконсервація медичний сенс вибраної форми терапії, залежить від конкретного випадку і має бути обговорено з лікуючою групою лікарів.
Детальніше з цього питання читайте на: Побічні ефекти хіміотерапії
Скільки яєць слід заморозити?
Немає єдиної рекомендації щодо того, скільки яєць слід заморозити. Однак було показано, що певна кількість заморожених яєчних клітин не переживає кріоконсервації і гине. Тому не слід вважати, що кількість заморожених яєць дорівнює кількості спроб потенційної вагітності. Імовірність пізнішої успішної вагітності зростає із кількістю кріоконсервованих яєчних клітин. Тому часто від 10 до 20 яєць заморожують. Таку велику кількість яєчних клітин часто можна отримати лише за кілька циклів гормональної стимуляції з подальшим відсмоктуванням зрілих яєчних клітин
Чи можете ви заморозити вже запліднені яєчні клітини?
Існує два види кріоконсервації яєць. Яєчні клітини можуть бути заморожені як у незаплідненому, так і у заплідненому вигляді. Обидві процедури мають спільне те, що насамперед відбувається гормональне перезбудження яєчників на основі наркотиків. Це викликає одночасне, одночасне дозрівання кількох яєчних клітин. Ці зрілі яйцеклітини потім невеликою операцією проколюють з яєчника.
Відповідні яєчні клітини можуть бути або заморожені безпосередньо, або запліднені спермою партнера або донора, використовуючи метод In vitro запліднення (ЕКЗ) або Інтрацитоплазматичну ін'єкцію сперми (ICSI). У так званій передядерній стадії, тобто в стані, в якому материнська та батьківська ДНК ще не злилися, запліднені яєчні клітини заморожуються. Це робиться після додавання антифризу, який повинен запобігти пошкодженню клітин кристалами льоду, використовуючи рідкий азот при температурі -196 градусів Цельсія.
Якщо вагітність повинна початися, запліднені яйцеклітини повинні розморожуватися під час так званого циклу відтавання (Кріоцикл) перша відлига. Не всі клітини ще здатні розвиватися після заморожування. Ті, хто здатний це зробити, переводять у матку, щоб там імплантувати.
Детальніше з цього питання читайте на: Штучне запліднення
Біологічно-технічні передумови
Щоб мати можливість успішно зберігати яєчну клітину людини роками чи десятиліттями, а потім використовувати її для настання вагітності, необхідно подолати три перешкоди.
По-перше, одну або кілька зрілих, здорових яєчних клітин необхідно видалити у жінки. Як орієнтир, необхідна кількість становить приблизно від 10 до 20. Є три основні проблеми: у здорової жінки зазвичай дозріває лише одна яєчна клітина на місяць, при цьому якість цієї яєчної клітини швидко знижується у міру старіння жінки. Для видалення необхідна операція під загальним наркозом. Щоб уберегти жінку від багатьох процедур, перед процедурою вона проходить гормональне лікування, щоб збільшити кількість яєць, що стрибають за цикл. Як і при лікуванні фертильності або фертильності, яєчник стимулюється. Зазвичай це гормональне лікування проводиться препаратом Кломіфен у формі таблеток або гормонів FSH / LH шприцом. Це різко скорочує кількість необхідних операцій з видалення, так що зазвичай зазвичай достатньо від 2 до 3 процедур видалення для отримання понад 10 «хороших» яєчних клітин для заморожування.
Однак проблема залишається тим, що якість яєчних клітин жінки продовжує знижуватися після 25 років. У 30-річного віку менше 50% яєчних клітин здатні до запліднення, у 40-річного - менше 20%. Відповідні місячні шанси на природну вагітність становлять приблизно. 20% для 30-річної жінки та бл. 5% для 40-річного віку. Однак 25-річна людина, яка була б в оптимальному віці для збору, зазвичай не бачить необхідності в обстеженні яєць, а також не має необхідних фінансових ресурсів. Якщо бажаного партнера досі не було знайдено після 35 років, або якщо професійна кар’єра в даний час більше в центрі гострого інтересу, тикання біологічного годинника робить можливість кріоконсервації виглядати набагато більш спокусливою. Результат полягає в тому, що середньостатистична жінка, яка бажає заморозити яєчні клітини, завдяки природно вже зниженій фертильності, потім повинна пройти кілька циклів лікування гормонами та процедури видалення, щоб досягти необхідної кількості здорових яєчних клітин.
Друга перешкода має технічний характер. Для того, щоб біологічний матеріал тривав довгі роки без природного старіння або розкладання мікроорганізмами, що спричиняє небажаний кінець терміну придатності, заморожування є методом вибору. Проблема: якщо в процесі утворюються кристали льоду, вони пробивають межі клітин замороженого біоматеріалу, оскільки вони гострі. В результаті клітини безповоротно знищуються; при відтаванні виділяється лише грязь. Щоб запобігти утворенню кристалів, засоби проти замерзання - т. Зв Кріопротектори - додавання та заморожування відбувається або дуже повільно (як це було звичайно раніше), або дуже швидко (новий метод). У складі т. Зв Вітрифікація клітинний матеріал охолоджується до приблизно -200 ° C за трохи більше секунди, переважно за допомогою рідкого азоту. Недоліком є те, що використання антифризів, деякі з яких є токсичними, не можна запобігти.
Третя перешкода після успішного видалення, відбору, заморожування, відтавання та штучного запліднення - завдання потрапляння цієї яєчної клітини в матку (матка) жінки. Оскільки імплантація часто не є успішною, особливо у жінок похилого віку, особливо через зменшення кровотоку, в Німеччині законодавчо дозволено вводити одночасно до трьох запліднених яйцеклітин. Однак це також все частіше призводить до багатоплідної вагітності. Щоб збільшити шанси на імплантацію, може знадобитися додаткова попередня гормональна терапія. В результаті більш виражена слизова оболонка матки може забезпечити більш сприятливе вихідне положення.
Медичні ризики
Для дитини, яка виникла із замороженого яйця, включаючи штучне запліднення, невідомі ризики виникнення спадкових захворювань або інших захворювань, що перевищують середній показник; Тисячі дітей вже задумані таким чином. Однак, зважаючи на вік майбутньої матері, який зазвичай прогресує, за визначенням існує високий ризик вагітності, в деяких випадках значно більша ймовірність численних ускладнень вагітності. Ризик викидня значно збільшується.
Окрім підвищених ризиків пізньої вагітності, сама жінка також безпосередньо піддається ризику для здоров'я над середнім рівнем через процедурні втручання та лікування гормонами. Найпоширеніші небажані ефекти, які можуть виникнути під час гормональної терапії, що стимулює яєчники, - це нудота та блювота. Так званий синдром гіперстимуляції яєчників (OHSS) рідше зустрічається. У разі цього більш серйозного ускладнення слід очікувати в легкій, більш звичній формі, нудоту і блювоту, але іноді і біль у животі. У близько 1% пацієнтів розвивається гірша форма синдрому гіперстимуляції яєчників, що пов’язана з кістами на яєчниках, асцитом (Азити), Задишка (Задишка), а також можуть бути пов'язані порушення коагуляції. Особливо молодші жінки та ті, у кого яєчники багаті пухирями (полікістоз яєчників) мають підвищений ризик розвитку синдрому гіперстимуляції яєчників від гормональної терапії.
Детальніше з цього питання читайте на: Синдром полікістозних яєчників
Зрештою, приймаючи рішення про скринінг яйцеклітини, слід також враховувати ризики, які виникають внаслідок оперативного пошуку яйцеклітини. Ця процедура, яка зазвичай проводиться під загальним наркозом, не є складною справою для хірурга, але навіть якщо ризики виникнення кровотеч, інфекцій тощо є досить низькими, крім ризиків анестетичного ускладнення, їх ніколи не можна повністю виключити. Отже, сумлінне зважування можливостей, витрат та ризиків завжди повинно передувати рішенням такої процедури.
Детальніше з цього питання читайте на: Ризики загальної анестезії
витрати
Зазвичай витрати на лікування гормонами, втручання видалення, зберігання яєць та введення яєчних клітин, які відбуваються в рамках скринінгу яєчних клітин, не покриваються медичною страховкою. Якщо витрати на подальше спостереження виникнуть внаслідок цих медикаментозних непотрібних методів лікування, їх також слід покривати приватно.
Витрати, що пов'язані з цим, аж ніяк не незначні; утримання яєчних клітин у так званому кріобанку коштує сотні євро на рік. В цілому, залежно від постачальника, слід очікувати кількість необхідних втручань щодо видалення тощо, витрат у високому чотиризначному чи навіть п’ятизначному діапазоні.
Соціальні наслідки
У біологічно оптимальному віці для вагітності - приблизно від 20 до 25 років - середня жінка в західній індустріальній країні зазвичай більше навчається або на початку кар'єри, ніж у подружньому або позашлюбному партнерстві. Тому навмисне материнство відбувається лише в окремих випадках. Очікується, що емансипована жінка буде слідувати чоловікові за рівнем освіти та професійного розвитку. Крім того, через відсутність великих сімейних об'єднань та достатньої соціальної та державної підтримки у догляді за дітьми у Німеччині безпроблемне співіснування сім'ї та роботи обох батьків фактично не наводиться. Багато пар вирішують лише "в останню хвилину" для сім'ї, яка часто є досить бідною.
Можливість заморожування яєчної клітини, безсумнівно, дає окремій жінці більше можливостей для маневру в плануванні сім'ї, завдяки чому заснування чи розширення сім'ї може бути відкладено за межі природної фази народжуваності. Проблема полягає в тому, що існування цього варіанту (особливо, коли роботодавець несе витрати, наприклад) також дозволяє суспільству розраховувати, що жінки фактично скористаються цим варіантом, наприклад, щоб присвятити себе роботі в свої "найкращі" роки , а не заводити сім'ю. Дуже сумнівно, чи більша ймовірність співпраці між життям та життям у віці 40 чи навіть 50 років. Однак з медичної точки зору категорично не доцільно відкладати створення сім'ї поза роботою, тобто на пенсійний вік. Взагалі, молодші батьки також краще оснащені, ніж «порядно» пенсіонери, щоб впоратися із труднощами виховання дітей.
Наскільки існування можливості яєчної клітини людини з метою переміщеного, штучного відтворення Можливо заморозити бажано з етичної точки зору, і наскільки реалізація цього варіанту є суспільно значимим ще належить побачити.
Підсумовуючи це, можна сказати лише те, що процес кріоконсервації покинув експериментальну стадію в медико-технічному плані і є звичайним можливим, але не безризиковим. Однак біологічно природна вагітність на 20-25 років (за винятком виняткових випадків, таких як рак) завжди перевершує пізнє материнство за допомогою репродуктивної медицини і тому є кращою.
Ілюстрація яєчної клітини
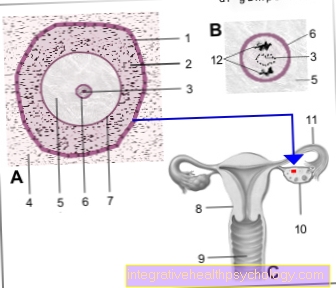
- Басейн -
Membrana basalis folliculi - Гранульований шар
(багатий насінням шар
фолікулярних клітин) -
Епітелій стратифікум
cuboideum - Гранули -
Нуклеол - Основна тканина яєчника -
Строма яєчників - Яєчна клітина - Овоцит
- Клітинне ядро - Ядра
- Скляна шкіра - Zona pellucida
- Матка - матка
- Оболонка - піхву
- Яєчник - Яєчник
- Маткові труби - Туба матки
- Полярні тіла
Огляд усіх зображень Dr-Gumpert можна знайти на: медичні ілюстрації